Mittlerweile verlaufen die meisten Corona-Infektionen mild. Die verfügbaren Impfstoffe, die weiterhin zuverlässig vor schwerer Erkrankung schützen und bereits durchgemachte Infektionen dürften der Hauptgrund dafür sein. Mit den vielen durchgemachten Infektionen hat sich in der Gesellschaft aber ein weiteres Problem manifestiert: Langzeitfolgen einer Corona Infektion. War man anfangs noch skeptisch gegenüber diesen Langzeitfolgen, so ist Long COVID längst in der Bevölkerung angekommen. Mittlerweile belegen mehrere Studien: Wer genesen ist, ist nicht unbedingt gesund [1, 2, 3]. MEinige Betroffene haben sogar auch Monate nach Genesung noch mit Spätfolgen zu kämpfen.
Obwohl auch über Long COVID immer mehr bekannt geworden ist, stellt die Behandlung Forscher, niedergelassene Ärzte und Betroffene weiterhin vor weitreichende Herausforderungen. Hier lesen Sie mehr zu Long Covid Symptomen der Atemwege. Eine kausale Behandlung gibt es bisher nicht, was sicher auch an den vielfältigen Symptomen liegen dürfte. Allerdings gibt es gerade für die Symptome der Atemwege Therapieoptionen, wie z. B. die Inhalationstherapie mit einem Vernebler, die sich bei Atemwegserkrankungen mit ähnlichen Symptomen etabliert haben.
Zahlreiche Forscher haben sich in den letzten Monaten mit diesem Phänomen beschäftigt. Gemeinhin wurde lange Zeit allgemein von „Long COVID“ gesprochen, wenn Patienten Wochen bis Monate nach der Infektion mit SARS-CoV-2 noch Symptome aufweisen. Diese Patienten werden auch als „long hauler“ bezeichnet – Betroffene also, die etwas „lange mit sich herumschleppen“. Seit einiger Zeit wird hierbei etwas genauer differenziert:
Inzwischen liegen viele Beobachtungsstudien vor, die bestätigen: Nicht alle genesenen Covid-19-Patienten sind wirklich gesund. Die Ergebnisse einer veröffentlichten Metaanalyse von 15 Studien (eingeschlossen wurden nur Studien mit mehr als 100 Patienten) zeigen, dass schätzungsweise 80% der mit SARS-CoV-2 infizierten Patienten ein oder mehrere Langzeitsymptome entwickelten.[7]
Ein ähnliches Bild zeigte sich bei einer weiteren Studie: Hier wurden 2113 Personen befragt. Ein Teil stammte aus zwei Facebook-Gruppen für Coronavirus-Patienten mit anhaltenden Beschwerden in den Niederlanden und Belgien. Der andere Teil aus einem Panel von Personen, die sich auf einer Website der Lung Foundation Netherlands registriert hatten. Sie wurden hinsichtlich des Vorhandenseins von 29 Symptomen zum Zeitpunkt des Auftretens der Symptome (retrospektiv) und bei der Nachuntersuchung (mittel±SD 79±17 Tage nach Auftreten der Symptome) beurteilt.
Die Autoren stellten fest, dass bei zuvor hospitalisierten und nicht-hospitalisierten Patienten mit bestätigtem oder vermutetem Covid-19 etwa 3 Monate nach Symptombeginn multiple Symptome auftreten. Dies deutet auf das Vorhandensein eines "Post-COVID-19-Syndroms" hin und verdeutlicht den ungedeckten Bedarf an medizinischer Nachversorgung von Patienten mit "leichter" oder "schwerer" COVID-19 [8]. Müdigkeit, Kopfschmerzen und Atemnot gehörtenzu den häufigsten Langzeitfolgen. Ein Engegefühl in der Brust und Husten traten ebenfalls häufig auf. Beachtenswert ist auch, dass 18% der Long COVID Patienten auch nach 79 Tagen immer noch über Schleim in der Lunge berichteten (siehe Grafik 1).

Die Ergebnisse der oben genannten Studien machen deutlich, dass ein erheblicher Teil der Patienten nach einer akuten SARS-CoV-2-Infektion, an längerfristigen Problemen der Atemwege zu leiden hat [7, 8]. Bedenkt man, dass es in Deutschland mittlerweile über 21,7 Millionen bestätigte COVID-19 Fälle gibt (Stand 4. April 2022), dann ist von einer beträchtlichen Anzahl an Long COVID Patienten mit länger anhaltenden Problemen der Lunge auszugehen.
Bislang kann leider noch nicht auf evidenzbasierte Behandlungsmöglichkeiten speziell bei Long-COVID oder Post-COVID zurückgegriffen werden, weshalb eine Therapie sinnvoll erscheint, die sich auf die jeweils vorliegenden Symptome richtet. Zu den typischen Atemwegsproblemen bei Long-/Post-COVID gehören Dyspnoe und Husten, die beide nur schwer medikamentös behandelbar sind [9].
Prof. Rohde, Leiter der Post COVID Station, Pneumologie und Allergologie der Universitätsklinik Frankfurt, berichtete ebenfalls, von Long Covid Patienten mit hyperreagiblem Bronchialsystem und Atemnot: „Hier zeigen sich drei unterschiedliche Muster. Eines ist die sogenannte Überempfindlichkeit der Atemwege. Das heißt, dass man relativ schnell bei bestimmten Stimuli Hustenbeschwerden bekommt, zum Beispiel bei kalter Luft oder auch bei Anstrengung. […]. Die zweite Richtung ist, dass die Patienten eine richtige Belastungsluftnot entwickeln. Das heißt, dass sie nicht nur müde und abgeschlagen sind, sondern wirklich schneller außer Atem kommen. Was häufig damit zu tun hat, dass es hier zu strukturellen Veränderungen des Lungengewebes gekommen ist [...].“ [10]. Ein Teil dieser Long COVID Patienten ist bereits in Behandlung. Ein anderer Teil wird sich in naher Zukunft bei ihrem Hausarzt vorstellen oder sich selbst fragen, was sie gegen die langanhaltenden Probleme der Atemwege tun können.
Viele Betroffene stellen sich die Frage: Kann Long COVID geheilt werden? Es gibt derzeit keine Behandlung dazu geeignet ist die Ursache von Long COVID zu behandeln. Deshalb richtet sich die Behandlung nach den individuellen Symptomen. Für die meisten Atemwegssymptome gibt es Therapien wie die Inhalation, die sich auch bei anderen Atemegserkrankungen mit ähnlicher Symptomatik bewährt haben.
Die gute Nachricht ist, dass sich Husten und bronchiale Hyperreagibilität gut durch die Inhalation von Kochsalzlösung mittels einem geeigneten Inhalationsgerät und Vernebler behandeln lassen. Auch im Rahmen von Long COVID kann produktiver Husten (mit Schleim/Sekret) oder trockener Husten (ohne Schleim/Sekret) auftreten. Während beim trockenen Husten auf die Befeuchtung mit isotoner Kochsalzlösung (Salzgehalt 0,9 %) gesetzt werden sollte, ist bei produktivem Husten eine hypertone Salzlösung (Salzgehalt 3-7%) zur Schleimlösung empfehlenswert [11]. Es spricht nichts dagegen das im Rahmen von Long COVID ähnlich zu handhaben.
Kochsalzlösungen können mit einem Düsen- oder Membranvernebler inhaliert werden. Entscheidend für eine wirkungsvolle Inhalation ist die Menge an lungengängigen Teilchen (≤ 5 µm), die das Inhalationsgerät produziert. Je höher der Anteil an Teilchen unter 5 µm, desto besser die Deposition in der Lunge. Die Deposition in der Lunge ist auch bei Long Covid entscheidend.
Zudem kommt es aber auch darauf an wie viel lungengängige Teilchen je Zeiteinheit produziert werden. Ein Wert, der sowohl den Anteil an lungengängigen Teilchen, als auch die Aerosolmenge pro Minute im Blick hat ist die „Respirable Drug Delivery Rate“ (RDDR). Je höher die RDDR, umso effizienter das Gerät. Je effizienter das Gerät, desto kürzer ist in der Regel die Inhalationszeit und umso höher dürfte die Akzeptanz beim Anwender sein. Die RDDR ist somit ein wichtiges Qualitätsmerkmal für die Auswahl eines geeigneten Inhalationsgerätes.

Beim Management von COVID-19 Patienten kann die regelmäßig angewendete PEP-Therapie einen wertvollen Beitrag liefern. Diese Technik dient zur Reinigung der Atemwege, um damit die Beschwerden zu reduzieren und eine Verschlimmerung der Symptome möglicherweise einzudämmen [12, 13]. Auch Patienten mit „Long COVID“ Symptomen, die mit Atemwegsproblemen (Verschleimung der Atemwege) einhergehen, können davon profitieren.

Dr. Thomas Voshaar, Chefarzt der Lungenklinik Bethanien in Moers und ärztlicher Berater des Gesundheitsministeriums im Rahmen der COVID-19-Pandemie äußert sich zur PEP-Therapie folgendermaßen: „Insbesondere die PEP-Atmung war ein wichtiger Bestandteil des Managements der COVID-19-Infektion. Ähnlich wie die Nutzung von CPAP hilft die aktive Nutzung eines PEP-Systems, um den Gasaustausch zu verbessern, Mikroatelektasen zu vermeiden oder wiederzueröffnen und hilft bei der Sekretmobilisierung, um die Sekretolyse zu fördern“ (https://www.pari.com/de/aerzteportal/news/covid-19-therapie-aus-sicht-eines-aerosol-experten/).
Mit dem PARI PEP S System kann die PEP Therapie auch mit der Inhalationstherapie kombiniert werden. Bei Long COVID mit Kurzatmigkeit und Husten (produktiv oder trocken) kann diese Kombination sinnvoll sein. PEP und Inhalationstherapie zu kombinieren spart Zeit, was die Akzeptanz bei Anwendern deutlich steigern kann.
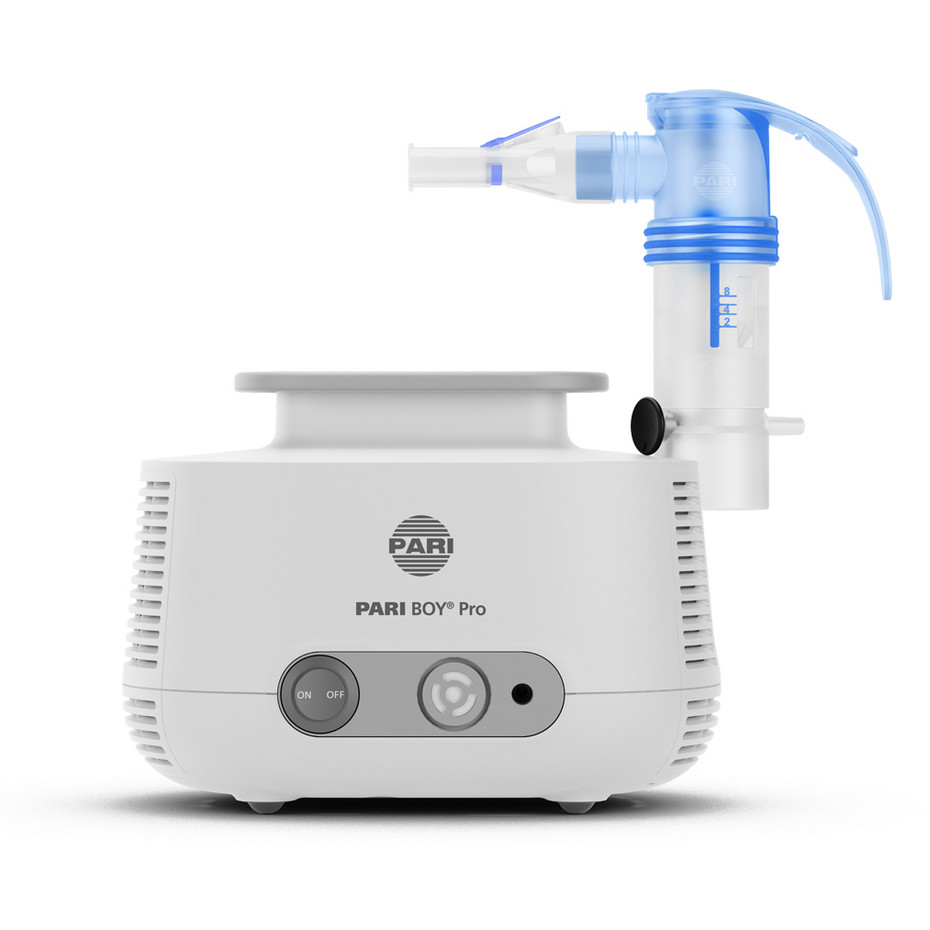
Der PARI BOY Pro ist ein leistungsstarkes Inhalationsgerät mit einer überdurchschnittlich hohen Effizienz (gemessen an der RDDR). Zusätzlich zu seiner umfangreichen Ausstattung, enthält er das PARI PEP S System. Der Patient hat so alles was er braucht in einem Paket. So ist eine zeitsparende Kombination von Inhalation und PEP-Therapie möglich.
Der PARI BOY Pro ist verordnungsfähig, ggf. ist eine Aufzahlung zu leisten. Der PARI BOY Pro ist in der Apotheke vor Ort oder online erhältlich.
Wie oben beschrieben ist eine isotone Kochsalzlösung (0,9 %) gut zur Befeuchtung geeignet und wird so bei trockenem Husten und Überempfindlichkeit (bronchiale Hyperreagibilität empfohlen). Eine hypertone Salzlösung (3-7 %) eignet sich aufgrund der Schleimlösung bei produktivem Husten (mit Schleim).
Als besonders wertvoll ist zudem der Naturstoff Ectoin zu sehen. Ectoin ist ein natürliches Zellschutzmolekül, das aus hochangepassten Mikroorganismen stammt, die in Salzseen und Wüsten leben. Das Besondere: Durch seine wasserbindenden Eigenschaften bildet es den Ectoin-Hydrokomplex, der Zell-Membranen und Lipid-Schichten stabilisiert.
Durch die Inhalation gelangt Ectoin direkt in die Atemwege und bildet dort einen Schutzfilm. Zudem besitzt Ectoin entzündungsreduzierende Eigenschaften.
Gemäß der "S1-Leitlinie Post-COVID/Long-COVID" kann bei anhaltendem Husten ein Therapieversuch mit inhalativem Kortikosteroid unternommen werden [5].
Für Patienten, die mit einem DPI oder MDI nicht zurechtkommen, stehen einige inhalative Kortikosteroide grundsätzlich auch als Lösung für einen Vernebler zur Verfügung. Die Feuchtinhalation mit Vernebler erfordert keine speziell zu erlernende Inhalationstechnik. Damit das Arzneimittel in die Lunge gelangt, reicht die ganz normale Ruheatmung des Patienten aus.
In der Aufzeichnung zum Webinar vom 19. Mai 2021 erfahren Sie mehr zum therapeutischen Ansatz des Klinikums Bad Reichenhall. Der Medizinische Direktor und Chefarzt der Pneumologie im Klinikum Bad Reichenhall berichtet im Webinar von seinen Erfahrungen aus der Praxis. Um das Video zu sehen benötigen Sie lediglich Ihr DocCheck Login.
Hier wird ein YouTube Video geladen. Wenn Sie das Videofenster nicht sehen können, liegt es daran, dass sie externe Inhalte in Ihren Einstellungen nicht zulassen. Weitere Informationen entnehmen Sie bitte unserer Datenschutzerklärung.
[1] Greenhalgh T, Knight M, A’Court C, Buxton M, Husain L. Management of post-acute covid-19 in primary care. :8.
[2] Townsend L, Dowds J, O’Brien K, Sheill G, Dyer AH, O’Kelly B, u. a. Persistent Poor Health Post-COVID-19 Is Not Associated with Respiratory Complications or Initial Disease Severity. Ann Am Thorac Soc. 8. Januar 2021;AnnalsATS.202009-1175OC.
[3] Davis HE, Assaf GS, McCorkell L, Wei H, Low RJ, Re’em Y, u. a. Characterizing Long COVID in an International Cohort: 7 Months of Symptoms and Their Impact [Internet]. Infectious Diseases (except HIV/AIDS); 2020 Dez [zitiert 12. Februar 2021]. Verfügbar unter: http://medrxiv.org/lookup/doi/10.1101/2020.12.24.20248802
[4] Sivan M, Taylor S. NICE guideline on long covid. BMJ. 2020;371:m 4938
[5] Koczulla AR. S1-Leitlinie Post-COVID/Long-COVID. AWMF Online 2021;AWMF-Register Nr. 020/027.
[6] Soriano JB, Murthy S, Marshall JC et al. WHO Clinical Case Definition Working Group on Post-COVID-19 Condition. A clinical case definition of post-COVID-19 condition by a Delphi consensus. Lancet Infect Dis. 2021;
[7] Lopez-Leon S, Wegman-Ostrosky T, Perelman C, Sepulveda R, Rebolledo PA, Cuapio A, u. a. More than 50 Long-term effects of COVID-19: a systematic review and meta-analysis. :22.
[8] Goërtz YMJ, Van Herck M, Delbressine JM, Vaes AW, Meys R, Machado FVC, u. a. Persistent symptoms 3 months after a SARS-CoV-2 infection: the post-COVID-19 syndrome? ERJ Open Res. Oktober 2020;6(4):00542–2020.
[9] Trinkmann FT, Hert FJF, Long- und Post-COVID: Was bisher zum Krankheitsbild bekannt ist, PneumoNews 2022;14(1).
[10] Folge 67 des NDR-Corona Updates (Drosten / Ciesek, Minute 5:30 https://www.ndr.de/nachrichten/info/67-Coronavirus-Update-Der-lange-Schatten-des-Virus,podcastcoronavirus268.html
[11] Kardos P, Dinh Q, Fuchs K-H, Gillissen A, Klimek L, Koehler M, u. a. Leitlinie der Deutschen Gesellschaft für Pneumologie und Beatmungsmedizin zur Diagnostik und Therapie von erwachsenen Patienten mit Husten. Pneumologie. März 2019;73(03):143–80.
[12] Thomas P, Baldwin C, Bissett B, Boden I, Gosselink R, Granger CL, u. a. Physiotherapy management for COVID-19 in the acute hospital setting. Recommendations to guide clinical practice. J Physiother. 23. März 2020;(1).
[13] Hellmuth T, Hoppe D, Teschler S, Hoheisel R, Hillmann T. Empfehlungen der Deutschen Gesellschaft für Pneumologie und Beatmungsmedizin e. V. (zu Hygienemaßnahmen bei der Behandlung von PatientInnen mit Lungenerkrankungen in der ambulanten Physiotherapiepraxis in Zeiten der SARS-CoV-2-Pandemie. Dtsch Ges Für Pneumol Beatm E V DGP. 3. November 2020;
Sie haben Fragen, Anregungen oder möchten mit uns über wissenschaftliche Erkenntnisse sprechen?

Global Senior Medical Advisor
+49 (0) 8151 279 5 213
© 2025 PARI GmbH Spezialisten für effektive Inhalation